榊原記念病院 榊原記念病院
小児心臓血管外科
Pediatric Cardiac Surgery
診療の特長
- 小児循環器内科や産婦人科と協力した診療体制をとっており、小児心臓血管外科手術の最後の砦として、24時間365日緊急手術を含めた対応ができる体制を整えています。
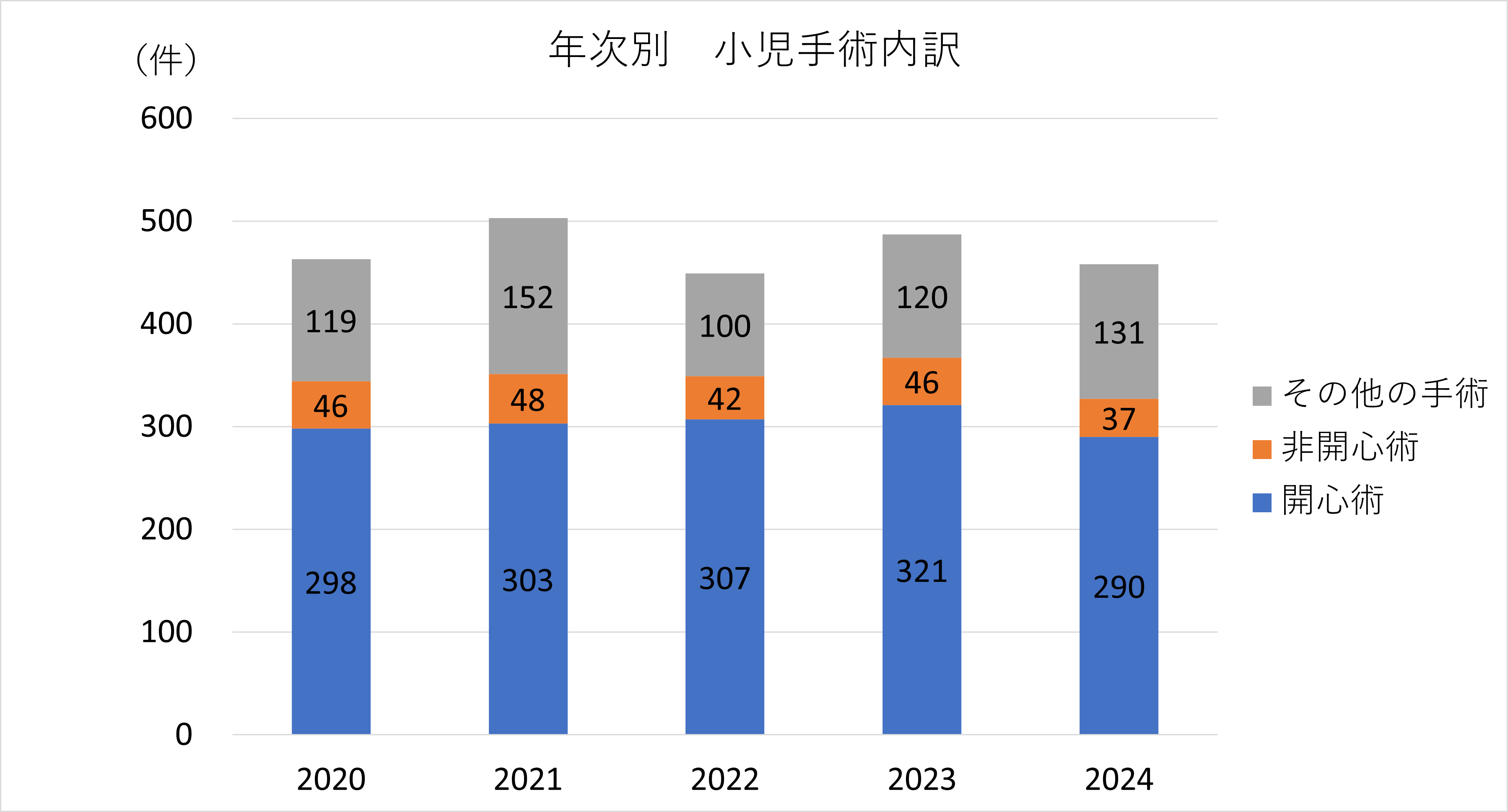
- 国内トップクラスの年間 300~400件以上の心臓手術を実施しています。
- 手術のムダを省き、手術時間を短縮させ、無輸血手術や早期回復できる手術など、重症な症例でも安全に手術を行えるように努めています。
- 右腋下小切開を含めたMICS手術を行っており、小児患者さんにおいても低侵襲手術を行うように努めています。
- 段階的手術や成人期での手術など、再手術や再々手術にも対応しています。
- 先天性心疾患に関しては新生児から成人まで一貫して診療しています。
- 「Jatene 手術(動脈と肺動脈のスイッチ手術)」、「複合手術」、「複雑心奇形の手術」から「心内修復術(先天性心疾患の手術のなかで非常に一般的な手術)」まですべての手術に対応することが可能です。
主な対象疾患
小児先天性心疾患
動脈管開存症、心室中隔欠損症*1、心房中隔欠損症*2、房室中隔欠損症、ファロー四徴症、肺動脈閉鎖症、大動脈縮窄・離断症、血管輪、両大血管右室起始症、大血管転移症、総動脈幹症、総肺静脈還流異常症、部分肺静脈還流異常症、先天性冠動脈疾患、先天性弁膜症疾患[大動脈弁・肺動脈弁・僧帽弁・三尖弁(Ebstein病含む)]、単心室症(左心低形成症候群、三尖弁閉鎖症など) など
成人先天性疾患
ファロー四徴症術後の肺動脈弁閉鎖不全、大動脈再建後(大血管スイッチ術後・Ross後・Norwood後など)の大動脈(基部・弁)手術、単心室症術後手術(弁疾患・不整脈など)、再弁形成・置換術(大動脈弁・肺動脈弁・僧帽弁・三尖弁)、未治療成人到達例 など
重症心不全
肥大型心筋症など
手術実績
*1心室中隔欠損症:VSD
心室中隔欠損症は、左右の「心室」を「隔てる」壁に「欠損」がある(穴が開いている)病気で、出生1000人あたり2~3人程度に発生し、先天性心疾患の約20%を占める最多頻度の疾患です。
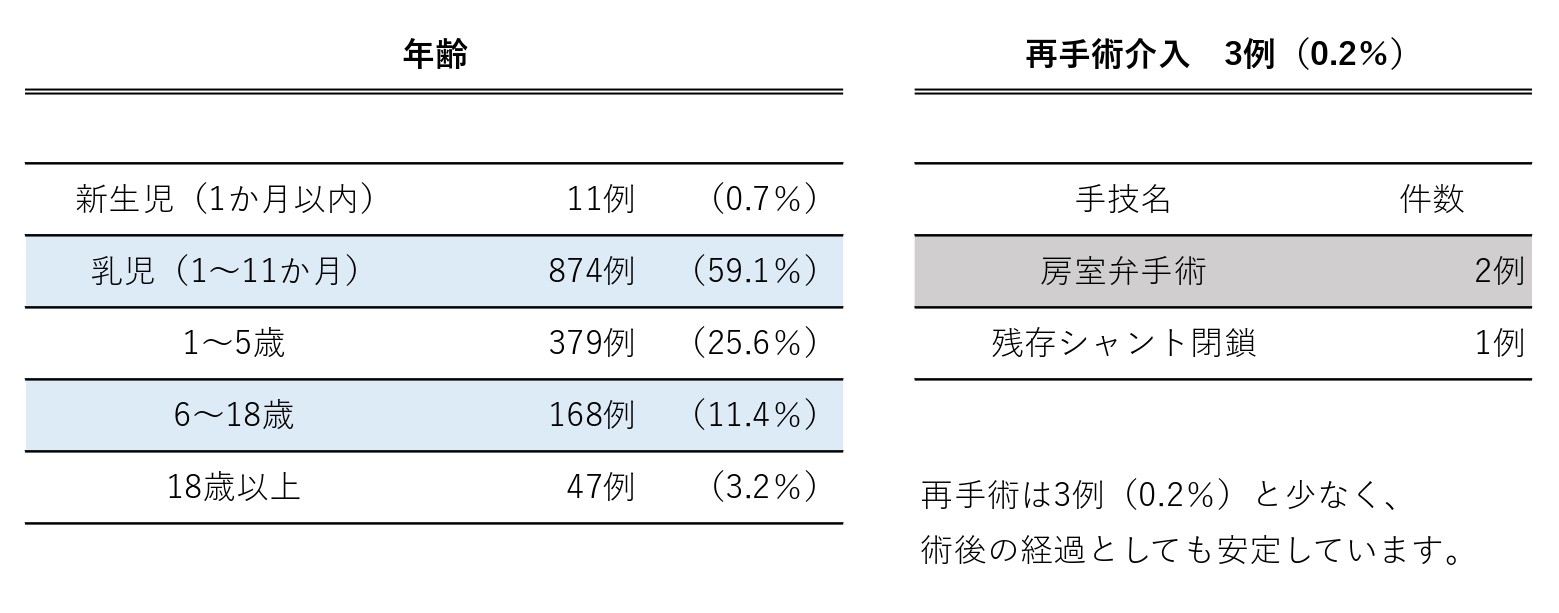
当院での手術総数は、府中移転後の2004年以降、(国内トップクラスの)1,473例(2004~2024年)となっています。乳児期(1歳未満)の症例も885例(59.7%)に及び、多くは低体重でも一期的手術を行っています。
手術死亡は0例で、再手術介入3例(0.2%)、代表的な合併症である房室ブロックによるペースメーカー挿入は2例(0.1%)と、安定した成績を残しています。
*2心房中隔欠損症:ASD
心房中隔欠損症は、左右の「心房」を「隔てる」壁に「欠損」がある(穴が開いている)病気です。先天性心疾患のうち大体7%程度を占めています。
現在はカテーテル治療で閉鎖できる事も多いですが、穴の形態や合併疾患などで手術の適応となる事も少なくありません。
当院小児外科チームの手術総数は府中移転後の2004年以降、800例以上に上ります。小児期を超えて手術になることもあり、当院でも小児・成人チームの双方で協力して治療にあたっています。手術死亡は0例で安定した成績を残しています。
右腋下小切開心内修復手術・・・MICS手術
心臓血管外科手術は、従来では胸の中央を大きく切開し、胸骨を開いて手術を行う方法(胸骨正中切開)が一般的でした。そのため術後には胸元に大きな傷跡が残り、胸骨の骨折も余儀なくされていました。
一方、特定の疾患で、解剖学的・体格的適応を満たす場合には、胸骨を温存するMICS手術(Minimal Invasive Cardiac Surgery; 低侵襲心臓手術)と呼ばれる方法で手術を行うことができるようになってきています。
当方法は、従来の胸骨切開ではなく肋骨の間の筋肉切開によって心臓手術を行う方法で、胸骨を温存できることや、美容的側面から非常に有用な方法となっています。また、筋肉の切開のみで行うため骨折と比較し創部の癒合も短期間であるというメリットがあります。
当院で採用している右腋下小切開(右脇の下の小さな切開)による心内修復手術では、傷口も比較的小さく、手を下ろした際に正面からは傷跡がほとんど見えなくなるため、整容性の面で非常に優れています。
当術式が適応される主な疾患には以下のようなものがあります。
- 心室中隔欠損症(VSD)
- 心房中隔欠損症(ASD)
- 一部の部分肺静脈還流異常症(PAPVR) など
-
上記に加え、体重・体格や、解剖学的適応もありますが、当方法をご検討される方は是非一度ご相談ください。
また、正中切開を余儀なくされる場合にも可能な限り小切開で行うことを原則としています。
大きな傷跡は心の傷となる可能性があると考えます。傷が残ることは手術ではやむを得ないことですが、なるべく小さく、目立ちにくい部分で切開し、精神的負担の軽減を図ることは非常に意義のある事と考えます。もちろん、手術の安全性の優先が最も重要ですが、子どもたちの病気の種類や手術方法に合わせて、最も安全かつ目立ちにくい創部で行うよう努力しております。
当院の特長
治療方針
私たちの治療の基本方針は、「手術を受ける子どもたちの低侵襲化を第一に考える」、ということです。
小児の心臓手術の多くは、心臓を止めて、心臓の内部を治します(開心術)。この間、全身の酸素供給を行う為に、心臓と肺の代わりをしてくれる「人工心肺」という大掛かりな装置を使用します。
「人工心肺」は大きな進歩を遂げ、より安全に心臓手術を行うことが可能になりつつある一方、心臓や肺の代わりを機械にさせるという非常に特殊な環境は、特に小さな子どもにおいて、心臓だけでなく、肺や脳を含めた全身臓器に想像以上の影響をもたらします。従って、目に見えない 侵襲をも考慮し、如何に身体への負担が少ない手術を目指すかが最も重要と考えます。単に手術が順調に終了したから良いとするだけでなく、入院から退院、もしくはその後の学校生活や社会生活における総合的なquality of lifeをも見越した手術を考える必要があります。
現在、新生児から成人まで、年間約300〜400件の先天性心疾患手術を施行していますが、各疾患および個々の患者さんごとに、さまざまな低侵襲化対策を行なっています。
体外循環(人工心肺)
心臓手術では、身体から心臓に戻ってきた血液を心臓に入る直前で人工心肺装置へと誘導し、人工肺で酸素を与え、心臓から身体へ向かう大動脈へと返します。
体外循環中は、血液がチューブなどの異物と接触することにより、白血球やリンパ球が活性化され、さまざまな血管作動性物質を放出します。この物質が全身組織に様々な炎症反応を引き起こします。
したがって、いかにこの炎症反応を抑えるかが「低侵襲」へのポイントとなります。血液が通過する人工肺やチューブ内の容量を減少させ、血液との接触面積を減らすことで、炎症物質を抑えるとともに、血液透析器を用いて、濾過や吸着により、血管作動性物質を除去することが可能であり、この点に関するより優れた装置の研究・開発を日進月歩で取り組んでいます。
手術・麻酔時間の短縮
手術は、当然、安全かつ確実に行うことが重要です。しかし、前述したように体外循環は身体に大きな侵襲をもたらしますので、その時間を短縮させることが最も重要となります。一方、手術自体や麻酔そのものも、身体への大きな侵襲の一つです。従って、すべての時間を総合的に短縮させることが、小児心臓外科での最も重要な低侵襲対策と考えます。
1.前述したように体外循環は身体に大きな侵襲をもたらしますので、その時間を短縮させることが最も重要となります。一方、手術・麻酔そのものも、術後の炎症反応の増加や酸素消費量の増加につながるという報告もあります。実際に、体重3~4kg心室中隔欠損症(VSD)の術後人工呼吸器管理は、体外循環時間だけでなく、手術時間・麻酔時間が長い方がより長期になるという結果でした。最近の麻酔時間は、代表的な病気である、心房中隔欠損症(ASD)や心室中隔欠損症(VSD)が90~120分、ファロー四徴症(TOF)は150~180分と短縮されております。現在まで、長い手術・麻酔が術後臨床経過に与える影響について、正確に評価された報告はありません。しかし、特に、肺高血圧の合併や術前状態の悪い低体重児において、麻酔時間が3~4時間以上であった以前よりは、出血量や強心剤の使用量などを含め、術後の全身の回復がはるかに良いという印象を強く持っています。素早く、安全かつ確実な手術が心臓手術における最も重要な低侵襲対策と考えます。
2.手術のタイミングを考えることも、心臓手術の低侵襲を考える上で重要です。早期に手術が必要との依頼があった場合、現在の手術状況では少し待ってもらわなければならないことがありますし、また、緊急手術となった場合では、予定手術を延期せざるをえないこともあります。しかし、可能な限り、このような状況を避けたいと考えています。中には、待機中に状態が悪化することもありますし、低体重の心室中隔欠損症(VSD)では、術前に人工呼吸器管理が必要となった場合、術後の成長発達に問題が残るというデータがあることがその理由です。個々の子どもに合わせて必要な時期にタイミング良くいつでも手術を行える体制が必要であります。このためには、常日頃から、手術・麻酔時間の短縮化を考えておかねばなりません。
心臓手術はチーム医療と言われますが、いかにスムーズでスピーディーな手術ができるかどうか、このことが本当の意味でのチームワークであり、小児心臓外科医が目指すチーム医療と考えています。
適切な手術のタイミング
心臓手術の低侵襲を考える上で、「最良のタイミングで手術を行う」ということが非常に重要です。近年、内科的治療の進歩により手術の適応は大きく変化してきています。当院では経験豊かな小児循環器科医と連携し、術前の状態の改善を図ることで、より安全に、より積極的に手術の適応を広げるよう務めています。
他施設よりご紹介いただいた患者さん、セカンドオピニオンで来院された患者さんに対しても、不必要にお待たせすることなく最良のタイミングでの手術を提案させて頂きます。
成人先天性心疾患に対する取り組み
成人された後の先天性心疾患に対する手術だけでなく、小児期に手術を受けられた方の遺残病変に対する再手術が増加しています。
成人期においては、個々の疾患に対する手術手技だけでなく、弁、冠動脈、大動脈疾患の合併手術、不整脈に対する外科治療(Maze手術)や心機能の改善に効果のある両心室ペースメーカー(心室再同期療法)などの複合した手術も数多く取り組むようになりました。成人先天性心疾患手術では、糖尿病などの成人特有の全身性疾患を有することがあり、また、前回の手術による癒着の影響から長時間の手術が必要となることから、手術による合併症の発生が比較的多くなることが予想され、前述した低侵襲化対策が厳密に必要となります。特に、フォンタン型手術およびその再手術においては、再手術前の心機能低下や弁機能不全などを小児科的もしくは内科的に十分に治療し、最適のタイミングで再手術を行うことが、成績向上に最も重要であります。
「成人先天性心疾患」に関しては、「先天性」が専門の小児科が担当するのか、「成人」が専門の内科・外科が担当するのか、ということは現在、全国的にも議論になりつつあります。当院は循環器専門病院として、開院以来、出生直後から一生を通じて患者さんのフォローをさせて頂いています。現在、年間約70例を超える成人先天性心疾患手術を施行していますが、我々はこの分野でも長年の多くの経験と専門的な知識に加え、前述した低侵襲対策を十分に行うことにより、非常に良好な結果を得ています。